在上期,小编就动静脉瘘的建立为大家做了基本的介绍,相信大家应该对建瘘的原因、建瘘的时机、建瘘前的准备和瘘是如何被建立的等问题有了一定程度的了解。做为血透通路医生,我们在日常工作中见到了大量的在使用过程中动静脉瘘失功的病人,究其原因,很多是因为缺乏对日常维护基本知识造成的,这样,本可以长久发挥作用的动静脉瘘则面临提前的返修或重建,造成了医疗资源的浪费并增加了病人的痛苦。所以,一个成功且成熟的动静脉瘘的建立并不意味着使用过程中会一帆风顺,如何保持动静脉瘘的良好状态则是医务工作者和广大患者应该持续关注的话题。本期,小编就通过问答的形式为大家就动静脉瘘的日常维护进行相关介绍。
动静脉瘘为什么会出问题?会出什么问题?
我们知道,动静脉瘘是通过手术的方式将肢体的动脉和浅表静脉连接起来,人为地造成一段高流量的浅表血管。所以,这种方式其实是不符合人体正常生理的。首先,动脉血流部分被提前分流至静脉,可能导致远端肢体的供血不足。其次,由于压力较高的动脉血流直接流入静脉,强行地增加了静脉的压力和回心血量。第三,不管是自体动静脉瘘还是人工血管动静脉瘘,均存在有一定角度的吻合口,此处持续高速血流的冲击就会造成血管内膜的损伤、增生(图一)。再次,肢体是人体中运动较多、最容易受到外伤的部分,有些外伤会导致动静脉瘘的直接失功。最后,也是最重要的原因是此类病人需要频繁的进行血液透析,每次透析都会不可避免地扎针,造成机械性地损伤,有些病人透析期间会出现血压大幅度搏动,低血压则使通路血流量减少,增加血栓形成的风险(图二)。
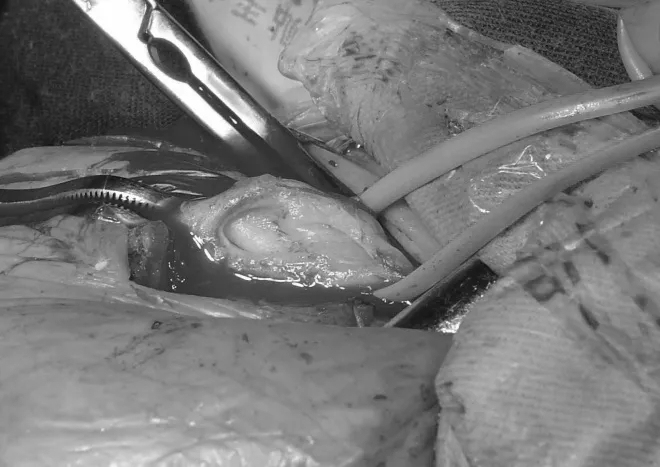
▲ 图一 动静脉瘘血管内膜增生

▲ 图二 动静脉瘘血栓形成
动静脉瘘会出什么样的问题?
由于以上的原因,动静脉瘘可能会出现各种各样的问题。狭窄、闭塞问题最为常见,其次则是急性血栓形成。其他的并发症,如静脉高压征、血管瘤样变(图三)、假性动脉瘤(图四)、高输出量心力衰竭、窃血综合征、感染、血清肿等在临床上也不少见。据统计,这些并发症90%以上都是由于内瘘狭窄所造成的。所以,理论上讲动静脉瘘时时刻刻都面临着失功的风险,良好的日常维护就显得非常重要,能够有效延长动静脉瘘的寿命。
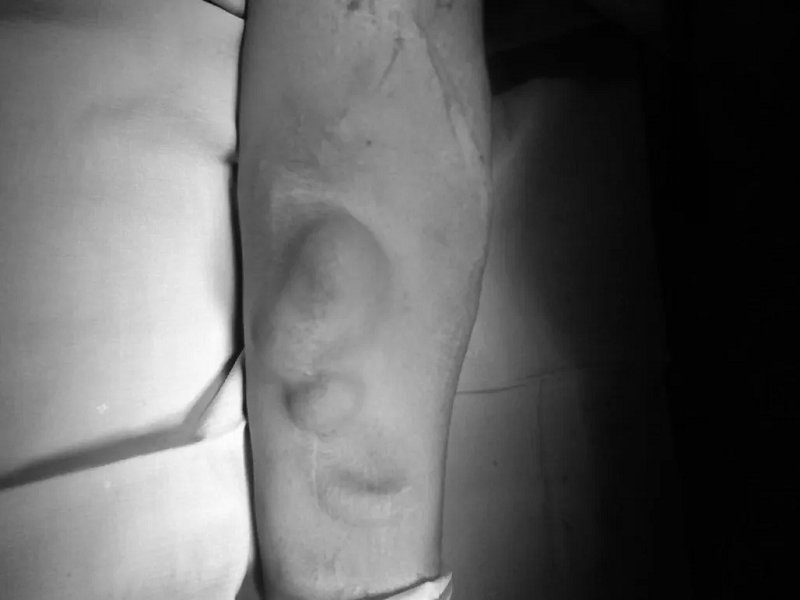
▲ 图三 血管瘤样变

▲ 图四 假性动脉瘤
动静脉瘘该如何进行日常维护?
首要的是提高维护意识,这种意识不仅要存在于医务工作者脑海中,做为动静脉瘘的拥有者,病人也要时刻警惕,这样才能减少对动静脉瘘的损伤,提前发现其可能存在的种种问题并进行及时干预,避免发展到灾难性的地步。
做为动静脉瘘的使用方,医务工作者在使用瘘的过程中要注意一下几个问题:
对病人进行宣教,告知其正确的日常养护方法和可能失功的信号;
控制病人的基础疾病,如高血压、高血脂、高血糖等;
在透析时规范地、有计划地进行穿刺,避免反复损伤同一部位;
动态监测透析过程中的相关指标,如通路流量、压力等,及时发现指标的发展趋势;
定期组织相关监测,如每次透析前都要进行视诊、触诊和听诊,每次透析完成后观察拔针后压迫时间,每3个月进行一次多普勒超声检查等。(表一)
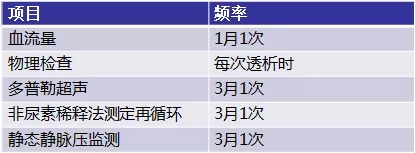
▲ 表一 动静脉瘘监测项目及频率
医务工作者对动静脉瘘的观察只能在患者进行透析时,而病人则是瘘24小时的维护者,所以在某种程度上,病人的自测有时甚至比医务工作者的观察更为重要。作为动静脉瘘的拥有者,病人要通过以下几个方面进行日常维护:
通过学习具备动静脉瘘维护的基本常识;
改善不良的生活方式,如减少动静脉瘘所在肢体的劳动从而避免意外损伤,避免睡眠时长时间压迫动静脉瘘等;
学会动静脉瘘的自测方法:如观察血管的走行、穿刺部位的皮肤状态有无湿疹、过敏、发红、肿胀等,血管是否变硬、皮肤紧绷,是否可以摸到条索状硬物,血管的搏动、震颤和杂音是否发生了明显变化等。以下表格(表二)是动静脉瘘自测的方法,供大家参考。
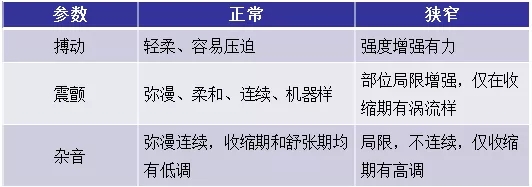
▲ 表二 动静脉瘘自测方法
什么时候需要寻求血透通路医生的帮助呢?
通过医患的共同努力,问题可能会被较早发现,一些可能需要血透通路医生的进一步检查和干预,另一些则继续观察即可。这里有一个评分量表(表三),能够帮助大家较好地判断,在评分为3分或以上时,则需要血透通路医生的参与。
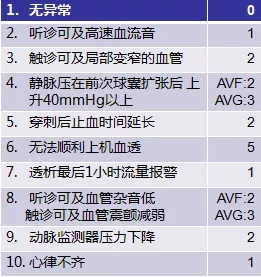
▲ 表三 通路问题评分表
通过小编本期的介绍,相信大家对动静脉瘘的维护有了一定程度的了解,维护的意识也会有所提高,下期我们会进行动静脉瘘失功后处理的科普介绍,敬请关注。
来源:血管外科 安乾
宣传科编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页











