在1958年之前,心动过缓类疾病尚缺乏有效的治疗手段。
但从世界上第一台起搏器诞生以来,这项技术已成功挽救了无数生命。我国自20世纪70年代引入起搏器治疗,近年来植入数量逐年增长,其应用范围也从最初的缓慢型心律失常,扩展到心脏再同步化治疗(CRT)顽固性心力衰竭、以及植入式心脏转复除颤器(ICD)治疗室性心动过速与室颤等一线治疗。

尽管起搏器植入术已非常成熟,但充分了解其相关风险与副作用,有助于患者及家属更好地配合治疗与管理。心脏起搏器是挽救生命的重要发明,但了解其潜在风险有助于更好康复。
一、术后早期并发症
(关键期:术后数天至数周)
01电极移位或脱位
通俗理解:好比“电线接头从灯泡上掉下来了”。
原因:电极导线是连接起搏器与心脏的“生命线”。术后早期因心脏搏动、体位变化或患者活动不当(如术侧上肢过度抬举),可能导致电极微移或完全脱位。
表现:心悸、头晕、乏力、心前区或左侧乳头外下侧疼痛,深呼吸或咳嗽时加重,严重时可晕厥。
应对与预防:术后1-2周内避免剧烈活动、大幅度转体或提重物,特别注意限制植入侧上肢(多为左侧锁骨下)的活动。如有疑似症状,应立即就医,通过X线检查可确诊,必要时需手术调整电极位置。
02局部感染与囊袋问题
原因:手术切口及皮下放置起搏器的“囊袋”可能发生感染,常见于术后2-5天。糖尿病患者、免疫力低下者风险更高。
表现:伤口红、肿、热、痛、渗液,可伴有发热,严重时形成脓肿,甚至需要取出整套装置。
预防与治疗:术前预防性使用抗生素、严格无菌操作至关重要。术后保持伤口干燥清洁(经验提示:天气炎热时敷料不宜过厚,以免汗液积聚)。轻度感染可使用抗生素控制;严重感染需清创,甚至移除起搏系统。
03囊袋血肿或出血
原因:多与术中止血不彻底、患者服用抗凝药或术后压迫不当有关,常发生于术后1-3天。
表现:手术部位肿胀、隆起,有波动感,切口可有渗血。
预防与处理:术前务必详细告知医生所有病史及用药情况,特别是是否服用影响凝血的药物(如阿司匹林、华法林、利伐沙班、达比加群等),以便医生制定个体化方案。小血肿可自行吸收,大血肿可能需穿刺引流或手术止血。术前遵医嘱调整抗凝药物、术后有效压迫是重要预防措施。
04术中相关风险
内容:包括穿刺损伤邻近组织、气胸(肺被误伤)、心脏穿孔导致心包填塞等,多与手术操作相关。
预防:经验丰富的医生严格遵循操作规范,可最大程度避免此类风险。
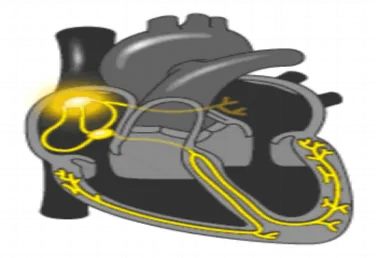
二、长期使用可能面临的问题
起搏器综合征:
原因:多见于仅心室起搏的患者。由于起搏器电极通常置于心尖部,导致心房与心室收缩不同步,改变了心脏正常的“房室顺序”收缩。
表现:低血压、心悸、胸闷、气短、头晕、乏力、头胀感、下肢水肿等,严重者可影响心功能。
预防与解决:可通过程控调整起搏参数,或考虑升级为双腔起搏器(模拟生理性收缩顺序),或进行心脏再同步治疗(CRT)。术前充分评估,选择生理性起搏策略是更优解。
心律失常加重或新发
原因:起搏器本身可能诱发室性早搏、房颤,甚至一种特殊的心动过速——起搏器介导性心动过速(PMT)。可能与程序设置、电极位置干扰正常传导有关。
预防与解决:术前充分评估,术后定期程控随访,监测设备功能。必要时调整起搏参数,或在心内科专科医生指导下,谨慎联合使用抗心律失常药物(如美托洛尔、普罗帕酮、胺碘酮等)。
静脉血栓与栓塞风险
原因:长期留置的电极导线可能刺激血管内膜,导致锁骨下静脉或上腔静脉形成血栓。
表现:上肢肿胀、颈静脉怒张,极少数情况下血栓脱落可引起肺栓塞。
预防与处理:术前可行血管影像学评估。术后鼓励适度活动肢体。高危患者可在医生指导下考虑使用抗凝药物。对于血管条件不佳者,可考虑更换植入部位或选用无导线起搏器。
设备相关问题:电池耗竭与故障
原因:起搏器电池寿命通常为5-15年。导线也可能发生断裂、绝缘层破损。强电磁干扰可能导致工作异常。
表现:突发晕厥、心率明显过慢、持续心悸等。
预防与措施:根据患者情况(如年龄)可选配大容量电池型号。最关键的是坚持每3-6个月进行一次程控随访,可提前预警电池状态。避免接触强磁场环境(如磁共振设备、工业变压器、高压线等),必要时需手术更换设备或导线。
肌肉刺激与皮肤不适
原因:电脉冲可能刺激周围肌肉,引起跳动感。部分患者因起搏器体积相对较大或皮下组织较薄,可能出现局部压迫、磨损甚至皮肤破溃。
处理:肌肉刺激通常可通过调整起搏参数缓解。皮肤问题需及时就医,评估是否需要调整囊袋位置或更换更小体积的起搏器。
心理影响与生活质量变化
表现:部分患者对体内异物产生焦虑、失眠,或出现心理依赖,即使心功能改善也不敢恢复正常活动。
建议:积极的医患沟通、科学的疾病认知教育和必要的心理支持非常重要。
三、科学应对三大要点
1定期随访是生命线:每3-6个月复查心电图和程控,监控设备状态。
2生活细节要注意:避免植入侧手臂过度活动;远离强磁场;安检时主动说明。
3自我监测不放松:每日查看伤口;定期自测脉搏;出现晕厥、胸闷等症状立即就医。
心脏起搏器的风险大多可防可控。医患携手,规范管理,才能让这个“生命引擎”安全长效地工作。

(部分图片素材来源网络,侵权即删)
来源:心血管内科一病区 颜文华 梁海军
党委宣传统战部编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页







