在胃肠外科的语境里,"出血"从来不是一个静止的名词,而是一个动态的、持续失血的危险进程。它的背后,是持续下降的血红蛋白、是波动不稳的生命体征、是步步紧逼的休克临界点。而"止血",则是一场集快速反应、精准诊断、果断决策与精密操作于一体的系统性反击。
近期,郑州大学第五附属医院胃肠·甲状腺外科团队联合消化内科、全科医学科、重症医学科,连续成功救治了四例危重消化道大出血患者。四例患者病因各异,却危急相当——每一例,都是对医疗团队综合能力的真实考验。最终,凭借多学科精准研判与胃肠·甲状腺外科的适时手术,四道生命之门被成功守护,所有患者均转危为安。
病例一
胃十二指肠溃疡大出血 | 当内镜介入未能止住出血,外科手术成为最终防线
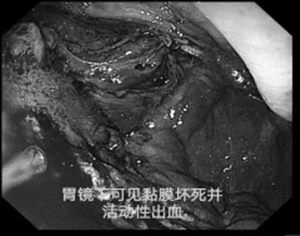
患者因"持续黑便2周"入院。前期已行"介入下动脉栓塞术",但因再次出现大量黑便并生命体征不稳定,急诊转入郑州大学第五附属医院。
消化内科紧急行内镜探查,确定出血部位,提示存在胃黏膜坏死出血可能。彼时,患者血红蛋白一度下降至60g/L——仅及正常值的一半。虽积极大量输血,仍难以纠正贫血。
在取得家属充分同意后,患者被紧急转入胃肠·甲状腺外科,行急诊胃大部切除术。
术后,那条缓缓爬升的血红蛋白曲线,成为所有人最关注的风景。"血红蛋白站住了!"——这几个字,标志着出血被彻底控制,生命引擎重启成功。那一刻,所有参与救治的医护人员悬着的心,才终于安定下来。
病例二
小肠间质瘤破裂出血 | 当常规检查"无解",如何定位隐匿的"出血元凶"
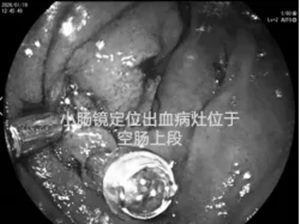
65岁的张阿姨,因大量黑便伴乏力入院。然而,完善的胃镜与结肠镜检查结果均为阴性,出血却持续存在。
此时,消化内科二病区刘谦主任与于政洋医生作出关键判断:出血点极有可能位于占消化道全长70%、却常规检查难以探及的"盲区"——小肠。
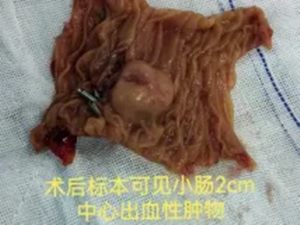
团队果断启用诊断"利器"——小肠镜。它深入探查的能力,如同为黑暗的小肠点亮了一盏探照灯,精准捕获了那个直径2cm、正在持续渗血的间质瘤,实现了"定位病变"的关键突破。
基于精确的术前定位,胃肠·甲状腺外科团队施行了腹腔镜下小肠部分切除术。患者术后恢复迅速,血红蛋白从术前的75g/L稳步回升,术后1周即达到正常范围。随之消失的,还有困扰多日的"乏力、心慌"——生活质量同步回归。
病例三
结肠肿瘤复发伴活动性出血 | 当慢性病史遇上急性大出血,如何实施根治性"拆弹"
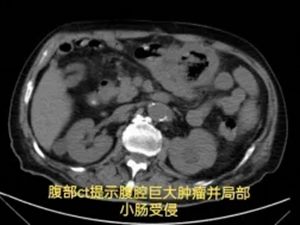
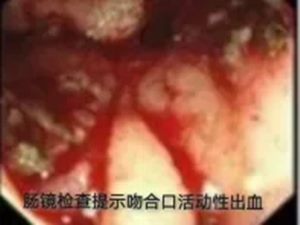
75岁的侯大爷,结肠癌术后6年。最近1个月,反复出现便血,量大,一度不敢活动,感乏力、心慌不适。即便多次输血、止血治疗,依然阻挡不住频频下降的血红蛋白。
胃肠·甲状腺外科罗昭锋副主任医师会诊后,结合患者手术史与影像学检查,作出关键判断:结肠肿瘤复发并活动性出血——此时,可能只有外科手术才能扭转乾坤。
经积极输血、肠镜证实诊断后,患者转入胃肠·甲状腺外科接受手术治疗。术中探查到如同"炸弹"一样的巨大肿瘤。经仔细"拆弹",团队完整切除了出血部位的复发肿瘤,以及被侵犯的3处小肠。
困扰患者一个月的持续便血,终于停止了。因失血导致的苍白与心悸,被红润的面色和安稳的心跳所取代。出院后,家属特意为胃肠·甲状腺外科团队送来了感谢信与牌匾。


病例四
直肠阴道瘘合并肛门大出血 | 当高龄、复杂解剖与急症叠加,抉择尤为关键
凌晨1点,88岁的刘奶奶突发大量便血,胃肠·甲状腺外科接到紧急会诊呼叫。
在积极止血过程中,团队发现出血并非单纯的直肠肛门问题,怀疑可能合并阴道瘘。初步处理后,患者被转入胃肠甲状腺外科进一步诊治,最终确诊为直肠阴道瘘并局部感染出血。
然而,真正的挑战才刚刚开始:患者20多年前曾接受直肠肿瘤手术,此次手术方案的制定难度陡增。高龄、既往直肠癌手术史、阴道瘘感染、凶猛的出血——其中任何一项单独出现,都已属高危;此刻,却全部叠加在一起。
杨战锋主任建议启动"疑难病例云平台",共商手术预案。经北上广深多位专家线上会诊,最终探讨出最佳治疗方案。手术顺利完成后,患者平安度过危险期。
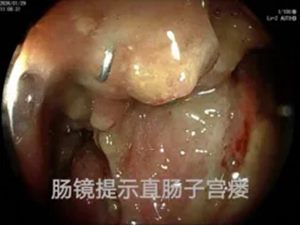
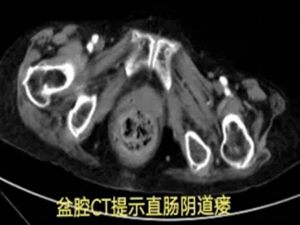
这场始于凌晨、充满不确定性的急救,最终在系统性的专业协作下,迎来了平稳的黎明。
每一次危重消化道大出血的成功救治,都是对团队应急反应能力、精准诊疗水平和高难度手术技术的全面检阅。
从溃疡大出血的急诊手术,到小肠间质瘤的微创切除;从结肠复发肿瘤的根治性处理,到高龄复杂瘘口的联合手术——四个病例,四重挑战,背后是多学科协作的系统支撑,是诊断与治疗的无缝衔接,更是面对急危重症时的责任与担当。
来源:胃肠·甲状腺外科 罗昭锋
党委宣传统战部编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页













