长期的糖尿病
通常伴随多种并发症
包括动脉硬化
糖尿病肾病、糖尿病视网膜病变
糖尿病周围神经病、糖尿病足等
其中糖尿病肾病
是糖尿病的较为严重的并发症
据统计
糖尿病肾病
目前已成为我国肾衰的主要原因
我国 32.5% 的2型糖尿病患者
合并慢性肾脏病
在早期阶段通过严格控制血糖与综合干预
可防止或延缓糖尿病肾病的发展
一、什么是糖尿病肾病
糖尿病肾病是指慢性高血糖所致的肾脏损害,病变可累及肾小球、肾小管肾间质、肾血管等,可引起尿蛋白增多,肾功能异常,若不及时干预最终会进展至尿毒症。糖尿病肾病按照肾小球滤过率、尿蛋白量可分为5期,其中早期的糖尿病肾病仅为尿中微量白蛋白升高,病友多无明显症状,中晚期可逐渐出现水肿、贫血、恶心、血压升高及骨质疏松等。如果在早期能够及时诊断,并科学干预,可延缓甚至逆转其病程进展。
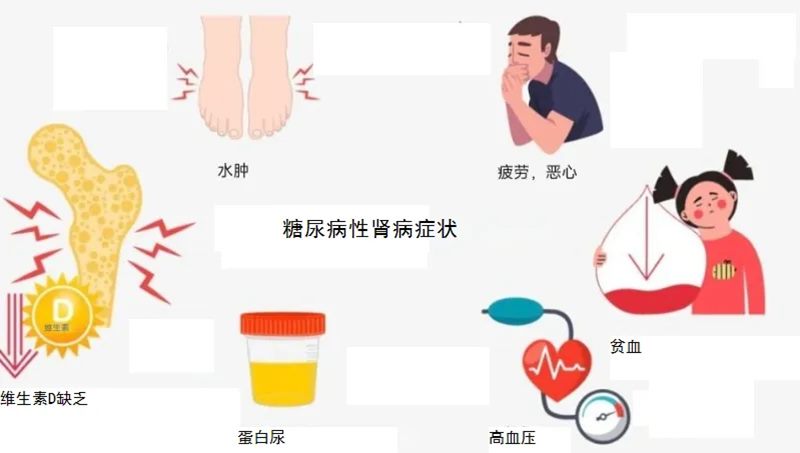
二、糖尿病肾病有哪些危害?
糖尿病及慢性肾脏病均会显著增加心血管事件风险,心梗、脑梗是糖尿病肾病终末期的主要死亡原因。糖尿病肾病不积极治疗可进展至尿毒症,只能依靠透析或肾移植治疗,与无并发症的糖尿病患者相比,糖尿病肾病的医疗费用会更高,并且出现糖尿病眼底出血、糖尿病足等糖尿病其他并发症的几率更高,并且因长期疾病困扰,生活质量差,常导致患者及其家庭压力增大。
三、糖尿病肾病有哪些早期信号?
信号1:蛋白尿是早期肾损伤的标志
尿蛋白的检测方法及标准:尿常规:尿蛋白阳性,尿白蛋白/肌酐比值(UACR):大于30mg/g,尿微量白蛋白(UMA):大于20mg/L,尿白蛋白排泄率(AER):超过30mg/d。其中,尿常规价格便宜,但对尿蛋白的敏感性较低,只能发现中、大量尿蛋白。对于早期糖尿病肾病,推荐检测尿白蛋白/肌酐比值,是目前公认发现尿微量白蛋白最有效的筛查方法。但剧烈运动、感染、发热、怀孕、心力衰竭、超高血糖、超高血压、尿路感染等都可能对尿蛋白尿检测结果产生影响,应避免在上述条件下检测。因此,长期的糖尿病患者,应每年进行尿蛋白的筛查检测,以期达到早期发现、早期治疗的目的。
信号2:肾功能异常,血肌酐升高
少部分糖尿病肾病患者无尿蛋白异常,直接表现为肾功能异常。肌酐、尿素氮等检测指标可直接反映肾脏功能,但检测结果容易受以下因素影响,如剧烈运动、饮食、肌肉容积等。应用血清肌酐或胱抑素C估算的肾小球滤过率e-GFR是目前较准确的评估肾功能方法。
信号3:肾小管功能受损
肾小管损伤在糖尿病肾病早期即可出现,可表现为夜尿增多、尿比重下降等。通过检查肾小管功能,也可早期发现糖尿病肾病。
四、糖尿病肾病的治疗
糖尿病患者常常合并肥胖、高血压、高尿酸血症等代谢性疾病,因此,糖尿病肾病需要综合治疗,包括:保持规律的作息、适量的运动及规律饮食等健康的生活方式、良好的血糖血压控制、改善蛋白尿及肾功能药物的使用、糖尿病教育及并发症的控制等。
1. 糖尿病肾病患者的饮食该注意什么?
1)限制热量摄入,25-30kcal/kg。
2)控制钠、钾摄入:钠摄入量建议在2.3g以内,相当于食盐6克以内,若合并有肾功能异常应注意低钾饮食,减少高钾风险。
3)蛋白质的摄入:若已合并肾功能不全,蛋白质摄入限制在每天每公斤体重0.8克,以优质蛋白为主,首选牛奶、鸡蛋及肉类等。
4)维生素和微量元素:饮食中注意B族维生素、维生素C、维生素D和锌、钙、铁的摄入。
2. 糖尿病肾病患者如何运动?
糖尿病肾病患者适当的运动可改善血糖血压控制,改善心肺功能,延缓糖尿病性肾病进展,但运动强度应结合自身的心肺功能。可选择散步、打太极拳、乒乓球、羽毛球、骑自行车、游泳等方式。建议每周5次,每次30分钟。
3. 避免肾毒性药物
常见肾毒性药物包括抗生素(庆大霉素、磺胺类药物、两性霉素B)、非甾体止痛药、化疗药物、某些中药等。如病友合并有感染、慢性疼痛或肿瘤,需遵医嘱调整药物剂量及疗程,并注意监测肾功能。
4. 降糖药及降糖目标
推荐使用有肾脏获益的降糖药物,如列净类降糖药、利拉鲁肽等药物,但应避免盲目使用,需在专科医生指导下应用。医生会根据病友病情不同确定个体化的控糖目标,一般情况下控制目标为:糖化血红蛋白7.0%左右,空腹血糖7.0mmol/L左右,餐后2小时血糖10mmol/L左右。
5. 降压药及血压目标
沙坦/普利类降压药联合非奈利酮可减轻糖尿病性肾病患者蛋白尿,因此作为糖尿病性肾病患者降压首选方案,但需要专科医师排除禁忌症后使用。糖尿病性肾病患者推荐血压控制在130/80mmHg以下,老年人可适当放宽标准到140/90mmHg以下。

(部分图片素材来源网络,侵权即删)
来源:肾病内科·血液净化室 安旭斌
党委宣传统战部编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页






