一个普普通通的早晨,郑州大学五附院神经内科五病区的医生护士们正在紧张忙碌的工作中,突然听到“哎呦哎呦“的叫声从科室门口传来,只见急诊科医务人员推着一辆平车进来了,车上躺着一位八旬老太太,她紧闭双眼,一直痛苦的呻吟,家属焦急的说“我母亲头疼的厉害,快点给她止疼吧!”王雅利主治医师立即意识到,如此严重的头痛,肯定不是小病,询问家属病人发病的情况,家属说他母亲是在用力解大便之后开始头痛的,这时候王医生心中已经有了答案。果然,患者头部CT显示蛛网膜下腔出血。之后给予患者积极的治疗,患者未出现并发症,恢复良好,顺利出院。
那么“蛛网膜下腔出血”到底是什么疾病,竟让人如此痛苦不堪,接下来我们将从多个方面进行详细介绍。
蛛网膜下腔出血分为外伤性和自发性,这里我们重点介绍自发性蛛网膜下腔出血。
病因:
蛛网膜下腔出血是颅内血管破裂,血液流入蛛网膜下腔所致。颅内动脉瘤是最常见的病因,约占75-80%,那么什么是动脉瘤呢,动脉瘤是血管壁上形成的一个局限性的凸起,包括先天性动脉瘤、高血压脑动脉硬化所致的微动脉瘤、夹层动脉瘤等,其他病因如血管畸形、颅内肿瘤、血液系统疾病等是少见病因。
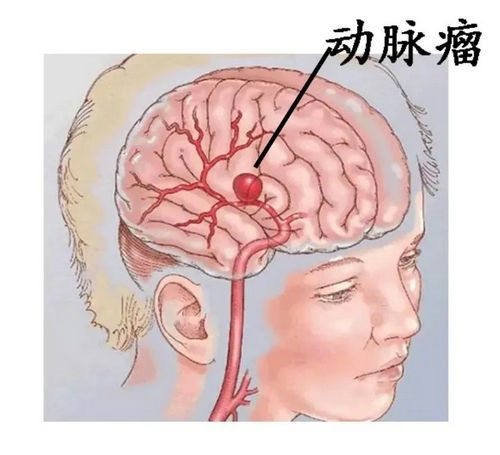
临床表现:
多数患者发病前可有明确诱因,如剧烈运动、用力排便、情绪激动等,常表现为突然起病的头痛,“一生中经历的最严重的头痛”、“炸裂样头痛”都是用来形容这种头痛的。此外由于出血量及出血部位的不同,还可出现意识障碍、恶心呕吐、偏瘫、失语、癫痫发作等症状。

常见并发症:
1.再出血:是一种严重的并发症,再出血的病死率约为50%,发病后24小时内再出血的风险最大,以后4周内再出血的风险均较高。
2.脑血管痉挛:约20%-30%的患者出现脑血管痉挛,引起缺血性损害,是死亡和致残的重要原因。
3.脑积水:轻者出现嗜睡等,重者可造成颅内高压,甚至脑疝。3%-5%的患者可遗留交通性脑积水,表现为痴呆、步态异常、尿失禁。
4.其他:癫痫、低钠血症等。
辅助检查:
发病早期,头颅CT是诊断蛛网膜下腔出血的首选方法。病后数天CT的敏感性降低,MRI可发挥较大作用。脑血管造影(DSA)是确诊有无动脉瘤的金标准,造影时机一般在出血3天内或3-4周后,以避开脑血管痉挛的高峰期。CTA是无创性的脑血管显影方法,主要用于有动脉瘤家族史或有动脉瘤破裂先兆者的筛查、动脉瘤患者的随访以及急性期不能耐受DSA检查的患者。
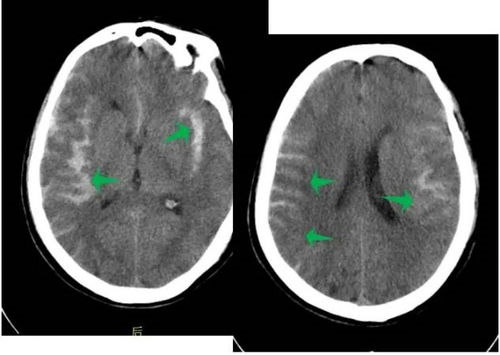
(蛛网膜下腔出血的CT表现)
治疗:
蛛网膜下腔出血需综合治疗,主要从防治并发症着手:
1.防治再出血。
(1)安静休息:绝对卧床4-6周,避免用力和情绪激动,保持大便通畅;(2)调控血压;(3)止血药物;(4)外科手术:动脉瘤的消除是防治再出血最好的方法。
2.降低颅内压。
3.防治脑血管痉挛。
4.防治脑积水。
预后:
蛛网膜下腔出血总体预后较差,其病死率高达45%,存活者亦有很高的致残率。其预后与病因、出血部位、出血量、有无并发症及是否得到适当治疗有关。
未破裂动脉瘤的管理:
前面我们已经讲到,蛛网膜下腔出血最主要的病因为动脉瘤,目前随着MRI、MRA、CTA应用的增多,意外发现的动脉瘤越来越多,那么,这种未破裂的动脉瘤该如何处置呢?这里做一个简单的总结以供参考(具体方案需视个人病情而定):
1.老年(>50-60岁)、小动脉瘤(<5mm)可保守治疗。
2.大的(>10mm)、有症状的动脉瘤(与动脉瘤相关的头痛,注意此处指的是未破裂动脉瘤)、建议予以血管内治疗/外科手术。
3.前循环动脉瘤<7mm,可保守治疗,但有蛛网膜下腔出血家族史、症状性、有子囊、位于前后交通动脉者,建议血管内治疗/外科手术。
4.后循环动脉瘤≥7mm,干预治疗风险低者,可予以血管内治疗/外科手术。
保守治疗建议:
1.前3年,每年一次MRA或CTA,如稳定,可延长复查间隔时间;
2.如发现动脉瘤生长,建议血管内治疗/外科手术;
3.积极治疗高血压、戒烟、限酒;
4.保持平和心态,避免情绪激动,保持大便通畅,勿用力排便。
来源:神经内科五病区 王雅利
宣传科编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页







